
La evidencia clínica obtenida a partir de estudios realizados en hermanos sugiere que la intervención temprana ofrece múltiples oportunidades para mejorar los resultados en pacientes a través de un tratamiento específico de la enfermedad y el inicio temprano de TRE, si se encuentra disponible.1-6
Se ha demostrado que la TRE, independientemente del momento del inicio, mejora los parámetros clínicos claves tale como mediciones de resistencia y pulmonares, que son críticas para la calidad de vida, el mantenimiento de la ambulación y las actividades de la vida diaria.7,8
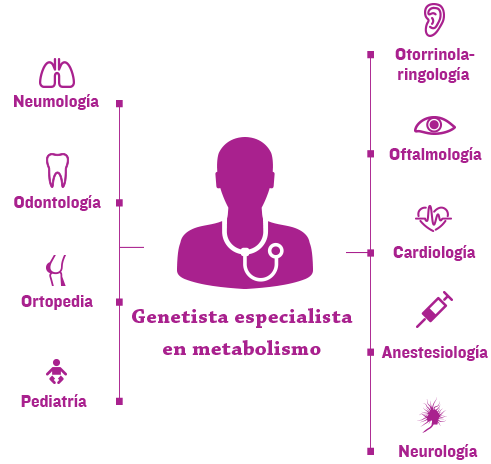
La nueva era de cuidado de enfermedades genéticas, complejas y progresivas, tales como MPS, depende de la coordinación eficiente del equipo de salud de cada paciente a través de un hogar médico.1
Normalmente los genetistas y/o especialistas del metabolismo se encuentran en el centro del hogar médico y ayudan a coordinar la atención multidisciplinaria y un plan de tratamiento personalizado.2,3
Los trastornos respiratorios ocurren en todos los tipos de MPS; el rol de los neumonólogos es crucial en el equipo de atención multidisciplinario.3,4

Muchas enfermedades MPS cuentan con lineamientos de atención disponibles y recomendaciones consensuadas específicas de la especialidad con respecto a la atención de por vida de MPS. Generalmente, los lineamientos recomiendan3,6:
Las evaluaciones antes de tiempo y continuas de un equipo de salud coordinado pueden mejorar los resultados de los pacientes y pueden ayudar a prevenir daños irreversibles.6
Muchas manifestaciones respiratorias en MPS están relacionadas con depósitos de glicosaminoglicanos, que pueden obstruir las vías aéreas.4 La obstrucción de las vías respiratorias en pacientes con MPS puede variar desde distintos grados de apnea hasta emergencias respiratorias con riesgo de vida. Las estrategias de atención para la obstrucción respiratoria incluyen lo siguiente7:
Los trastornos de ONG y respiratorios de MPS pueden dividirse en anomalías de las vías aéreas, alteraciones en la mecánica respiratoria y efectos del sueño, tal como se ha demostrado en un estudio que incluyó 21 pacientes con MPS I, II, IV, VI y VII.
Existe una cantidad de intervenciones y consideraciones para los pacientes con MPS que padecen complicaciones respiratorias continuas:
El momento de la consulta inicial y la frecuencia de las visitas debe determinarse de acuerdo con el tipo de enfermedad y gravedad de los síntomas. La mayoría de los pacientes deben ser atendidos después del diagnóstico y luego cada 6 a 12 meses.4
La evaluación pulmonar de rutina debe incluir lo siguiente4:
Como los pacientes con MPS tienen un alto riesgo de complicaciones a partir de la anestesia y sedación del procedimiento, es importante que un anestesiólogo con experiencia en pacientes con MPS sea parte del equipo de la cirugía.4 El especialista respiratorio debe intervenir tanto antes como después de la cirugía.4,9
Además de las evaluaciones específicas de la especialidad que deben realizarse para favorecer resultados positivos a largo plazo en pacientes con MPS, el médico coordinador, normalmente el genetista y/o especialista del metabolismo, puede realizar algunas acciones importantes con relación a la salud en general. Su rol en educar a otros profesionales de la salud (ej. dentistas, fisioterapeutas, pediatras, médicos de familia), a las familias sobre la enfermedad y las estrategias generales de cuidado, que son críticos y deben incluir lo siguiente:
Tanto las evaluaciones específicas de la enfermedad como los exámenes físicos e intervenciones generales de salud deben seguir los lineamientos recomendados, que pueden variar según el subtipo de MPS.3
Los avances en el tratamiento de enfermedades MPS favorecen los resultados a largo plazo en pacientes, por lo que se necesitan nuevos enfoques de atención de por vida.
Con el paso de los años, algunos pacientes aprenden a manejar su propio salud, y esto hace que la transición del cuidado del médico al escenario adulto sea crítica.3 Los médicos deben asegurar lo siguiente:
La transición de la atención pediátrica a la adulta y la atención a largo plazo son áreas fundamentales a tener en cuenta en los planes de atención de pacientes adolescentes y adultos.3 Las consideraciones a largo plazo son mejor abordadas en un centro con amplia experiencia en MPS, y requieren una coordinación minuciosa entre las especialidades.3,10 Las cuestiones a largo plazo incluyen, pero no se limitan a las siguientes:
La atención a largo plazo de enfermedades MPS—incluyendo evaluaciones continuas y estrategia de transición específica del centro desde la atención pediátrica hasta la adulta— puede llevar a una mejora considerable en la calidad de vida y a un mejor futuro para los pacientes.3,11-13
Debido a que las manifestaciones clínicas de los trastornos de MPS son multisistémica, un enfoque específico para cada paciente, es multidisciplinar necesaria para reconocer y gestionar de forma proactiva complicationsPulmonologists juegan un papel importante en la pre y la planificación postquirúrgica.1
Debido a que las manifestaciones clínicas de enfermedades mucopolisacaridosis (MPS) son multisistémicas, se requiere un enfoque multidisciplinario, específico del paciente, para reconocer y manejar las complicaciones de manera proactiva. Los neumonólogos tienen un rol importante en el planeamiento pre y post quirúrgico.2
Los pacientes con enfermedades MPS normalmente atraviesan una cantidad de cirugías durante sus vidas. Un estudio de evolución natural que evaluó un cohorte de 325 pacientes con Morquio A (MPS IVA) halló que más del 70% de los pacientes fue sometido por lo menos a una cirugía.

Los pacientes con MPS tienen una tasa alta de mortalidad perioperatoria debido a múltiples factores, incluyendo la obstrucción de las vías superiores e inferiores, inestabilidad cervical espinal, insuficiencia respiratoria, morbidez cardiovascular, e infecciones frecuentes .2-4 Por ejemplo, las complicaciones quirúrgicas resultaron en una tasa de mortalidad del 11% en pacientes con Morquio A (n=27).5
Es fundamental crear un plan quirúrgico que involucre a un equipo multidisciplinario de especialistas que también tenga experiencia, preferentemente, en el manejo de pacientes con MPS.3
La preparación para el riesgo quirúrgico y de la anestesia en pacientes con MPS requiere un equipo de atención experimentado, multidisciplinario, formado por un anestesiólogo, cardiólogo, neumonólogo y otorrinolaringólogo.3
Los factores de riesgo de la anestesia incluyen los siguientes, descriptos en el cuadro a continuación.
La evaluación del riesgo quirúrgico y el monitoreo perioperatorio son componentes fundamentales de un plan quirúrgico personalizado, y pueden reducir el riesgo de resultados adversos de la cirugía y de muerte en pacientes con MPS.3,9,10
Se deben tener en cuenta algunos aspectos pre y post quirúrgicos específicos a la neumonología1:
Pre-quirúrgicos
Post-quirúrgicos
References: 1. McGill JJ, Inwood AC, Coman DJ, et al. Enzyme replacement therapy for mucopolysaccharidosis VI from 8 weeks of age—a sibling control study. Clin Genet. 2010;77(5):492-498. doi:10.1111/j.1399-0004.2009.01324.x. 2. Furujo M, Kubo T, Kosuga M, Okuyama T. Enzyme replacement therapy attenuates disease progression in two Japanese siblings with mucopolysaccharidosis type VI. Mol Genet Metab. 2011;104(4):597-602. doi:10.1016/j.ymgme.2011.08.029. 3.Clarke LA. Pathogenesis of skeletal and connective tissue involvement in the mucopolysaccharidoses: glycosaminoglycan storage is merely the instigator. Rheumatology (Oxford). 2011;50(suppl 5):v13-18. 4. Lehman TJA, Miller N, Norquist B, Underhill L, Keutzer J. Diagnosis of the mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v41-v48. 5. Morishita K, Petty RE. Musculoskeletal manifestations of mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v19-v25. doi:10.1093/rheumatology/ker397. 6. Muenzer J, Beck M, Eng CM, et al. Long-term, open-labeled extension study of idursulfase in the treatment of Hunter syndrome. Genet Med. 2011;13(2):95-101. doi:10.1097/GIM.0b013e3181fea459. 7. Hendriksz C. Improved diagnostic procedures in attenuated mucopolysaccharidosis. Br J Hosp Med. 2011;72(2):91-95. 8. Muenzer J. Early initiation of enzyme replacement therapy for the mucopolysaccharidoses. Mol Genet Metab. 2014;111(2):63-72. doi:10.1016/j.ymgme.2013.11.015. 9. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1-15. doi:10.1002/ajmg.a.36833. 10. Bagewadi S, Roberts J, Mercer J, Jones S, Stephenson J, Wraith JE. Home treatment with Elaprase® and Naglazyme® is safe in patients with mucopolysaccharidoses types II and VI, respectively. J Inherit Metab Dis. 2008;31(6):733-737. doi:10.1007/s10545-008-0980-0. 11. BioMarin Pharmaceutical Inc. VIMIZIM Web site. http://www.vimizim.com/. Accessed December 21, 2015. 12. BioMarin Pharmaceutical Inc. Naglazyme Web site. http://www.naglazyme.com/. Accessed December 21, 2015. 13. Muenzer J, Wraith JE, Clarke LA, International Consensus Panel on the Management and Treatment of Mucopolysaccharidosis I. Mucopolysaccharidosis I: management and treatment guidelines. Pediatrics. 2009;123(1):19-29. doi:10.1542/peds.2008-0416.
References: 1. Agency for Healthcare Research and Quality. Defining the PCMH. https://pcmh.ahrq.gov/page/defining-pcmh. Accessed December 15, 2015. 2. Muenzer J. The mucopolysaccharidoses: a heterogeneous group of disorders with variable pediatric presentations. J Pediatr. 2004;144(suppl 5):S27-S34. 3. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1-15. doi:10.1002/ajmg.a.36833. 4. Muhlebach MS, Wooten W, Muenzer J. Respiratory manifestations in mucopolysaccharidoses. Paediatr Respir Rev. 2011;12(2):133-138. doi:10.1016/j.prrv.2010.10.005. 5. Berger KI, Fagondes SC, Giugliani R, et al. Respiratory and sleep disorders in mucopolysaccharidosis. J Inherit Metab Dis. 2013;36(2):201-210. doi:10.1007/s10545-012-9555-1. 6. Muenzer J, Wraith JE, Clarke LA, International Consensus Panel on the Management and Treatment of Mucopolysaccharidosis I. Mucopolysaccharidosis I: management and treatment guidelines. Pediatrics. 2009;123(1):19-29. doi:10.1542/peds.2008-0416. 7. Wold SM, Derkay CS, Darrow DH, Proud V. Role of the pediatric otolaryngologist in diagnosis and management of children with mucopolysaccharidoses. Int J Pediatr Otorhinolaryngol. 2010;74(1):27-31. doi:10.1016/j.ijporl.2009.09.042. 8. Hendriksz C. Improved diagnostic procedures in attenuated mucopolysaccharidosis. Br J Hosp Med. 2011;72(2):91-95. 9. Solanki GA, Martin KW, Theroux MC, et al. Spinal involvement in mucopolysaccharidosis IVA (Morquio-Brailsford or Morquio A syndrome): presentation, diagnosis and management. J Inherit Metab Dis. 2013;36(2):339-355. doi:10.1007/s10545-013-9586-2. 10. James A, Hendriksz CJ, Addison O. The oral health needs of children, adolescents and young adults affected by a mucopolysaccharide disorder. JIMD Rep. 2012;2:51-58. doi:10.1007/8904_2011_46. 11. Coutinho MF, Lacerda L, Alves S. Glycosaminoglycan storage disorders: a review. Biochem Res Int. 2012;2012:471325. doi:10.1155/2012/471325. 12. Kakkis ED, Neufeld EF. The mucopolysaccharidoses. In: Berg BO, ed. Principles of child neurology. New York, NY: McGraw-Hill; 1996:1141-1166. 13. Lehman TJA, Miller N, Norquist B, Underhill L, Keutzer J. Diagnosis of the mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v41-v48.
References: 1. Muhlebach MS, Wooten W, Muenzer J. Respiratory manifestations in mucopolysaccharidoses. Paediatr Respir Rev. 2011;12(2):133-138. doi:10.1016/j.prrv.2010.10.005. 2. Harmatz P, Mengel KE, Giugliani R, et al. The Morquio A clinical assessment program: baseline results illustrating progressive, multisystemic clinical impairments in Morquio A subjects. Mol Genet Metab. 2013;109(1):54-61. doi:10.1016/j.ymgme.2013.01.021. 3. Walker R, Belani KG, Braunlin EA, et al. Anaesthesia and airway management in mucopolysaccharidosis. J Inherit Metab Dis. 2013;36(2):211-219. doi:10.1007/s10545-012-9563-1. 4. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1-15. doi:10.1002/ajmg.a.36833. 5. Lavery C, Hendriksz C. Mortality in patients with Morquio syndrome A. J Inherit Metab Dis Rep. 2015;15:59-66. doi:10.1007/8904_2014_298. 6. Theroux MC, Nerker T, Ditro C, Mackenzie WG. Anesthetic care and perioperative complications of children with Morquio syndrome. Paediatr Anaesth. 2012;22(9):901-907. doi:10.1111/j.1460-9592.2012.03904.x. 7. Muenzer J. The mucopolysaccharidoses: a heterogeneous group of disorders with variable pediatric presentations. J Pediatr. 2004;144(suppl 5):S27-S34. 8. Scarpa M, Almassy Z, Beck M, et al. Mucopolysaccharidosis type II: European recommendations for the diagnosis and multidisciplinary management of a rare disease. Orphanet J Rare Dis. 2011;6:72. doi:10.1186/1750-1172-6-72. 9. Solanki GA, Martin KW, Theroux MC, et al. Spinal involvement in mucopolysaccharidosis IVA (Morquio-Brailsford or Morquio A syndrome): presentation, diagnosis and management. J Inherit Metab Dis. 2013;36(2):339-355. doi:10.1007/s10545-013-9586-2. 10. Vitale MG, Skaggs DL, Pace GI, et al. Delphi Consensus Report: Best practices in intraoperative neuromonitoring in spine deformity surgery: development of an intraoperative checklist to optimize response. Spine Deformity. 2014;2(5):333-339. doi:10.1016/j.jspd.2014.05.003. 11. Solanki GA, Alden TD, Burton BK, et al. A multinational, multidisciplinary consensus for the diagnosis and management of spinal cord compression among patients with mucopolysaccharidosis VI. Mol Genet Metab. 2012;107:15-24. doi:10.1016/j.ymgme.2012.07.018. 12. Spinello CM, Novello LM, Pitino S, et al. Anesthetic management in mucopolysaccharidoses. ISRN Anesthesiol. 2013;2013:1-10. doi:10.1155/2013/791983.